Una nuova ricerca italiana, condotta in collaborazione tra l’Università del Piemonte Orientale, l’Ospedale S. Andrea di Vercelli e il reparto di Cardiologia/UTIC dell’Ospedale di Pesaro, ha analizzato in dettaglio la relazione tra broncopneumopatia cronica ostruttiva (COPD) e malattia coronarica. Il risultato? Nei pazienti con COPD, la coronaropatia non è più estesa, ma colpisce in modo diverso: più frequentemente il tronco comune della coronaria sinistra (LMCA), il vaso più critico dell’intero albero coronarico.Una scoperta che cambia prospettiva: non si tratta solo di “avere una forma più severa di malattia”, ma di una distribuzione più pericolosa, che richiede attenzione clinica precoce e gestione integrata.
Lo studio: coronarografie a confronto
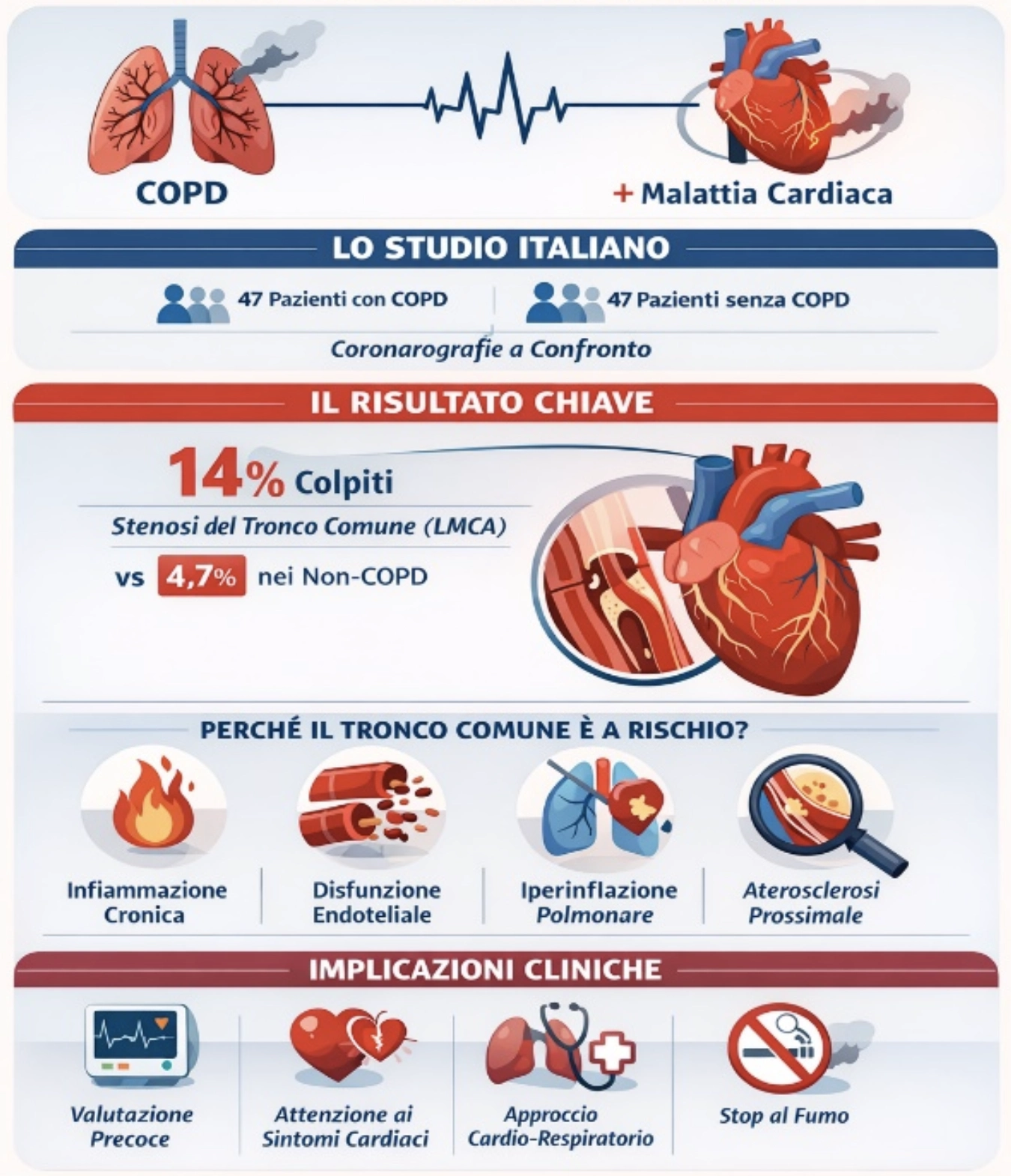
I ricercatori hanno analizzato 94 pazienti sottoposti a coronarografia tra il 2023 e il 2024 per sospetta o nota coronaropatia. Due gruppi perfettamente bilanciati:
- 47 pazienti con COPD GOLD 1–2
- 47 pazienti senza COPD
Età media: 76 anni. Sesso, BMI, abitudine al fumo, profilo lipidico, funzione cardiaca: tutto sovrapponibile. Anche la presentazione clinica (STEMI, NSTEMI, scompenso) era simile. Questo bilanciamento rende i risultati angiografici particolarmente affidabili.
Il dato chiave: il tronco comune è più colpito nei pazienti con COPD
Il numero totale di vasi coronarici malati non differiva tra i due gruppi. Ma la distribuzione sì:
- LMCA coinvolto nel 14% dei pazienti con COPD vs 4,7% nei non-COPD (p < 0.001)
- I vasi di piccolo calibro (< 3 mm) erano meno colpiti nei pazienti con COPD (4% vs 23,6%)
- I vasi di calibro intermedio (LAD, LCX, RCA) rappresentavano la maggior parte delle lesioni in entrambi i gruppi
Questo suggerisce un pattern “prossimale”, centrato sui vasi più grandi e strategici.
Perché proprio il tronco comune? Le ipotesi fisiopatologiche
Il tronco comune è il vaso che irrora oltre metà del miocardio. La sua stenosi è associata a prognosi severa e richiede rivascolarizzazione urgente. Nei pazienti con COPD, diversi meccanismi possono spiegare la sua maggiore vulnerabilità:
- Infiammazione sistemica cronica — anche in fase stabile, la COPD è associata a uno stato infiammatorio persistente che accelera l’aterosclerosi.
- Disfunzione endoteliale e attivazione piastrinica — l’ipossia intermittente e lo stress ossidativo compromettono la funzione vascolare e aumentano il rischio trombotico.
- Iperinflazione polmonare — può alterare la geometria cardiaca e ridurre la perfusione coronarica diastolica, colpendo i segmenti prossimali.
- Fenotipo aterosclerotico specifico — biomarcatori come il rapporto monociti/HDL (MHR) sembrano predire una coronaropatia più severa e più centrale nei pazienti con COPD.
Implicazioni cliniche: cosa cambia nella pratica?
Questi risultati hanno conseguenze dirette per la gestione clinica:
- Maggiore vigilanza cardiovascolare nei pazienti con COPD, anche in assenza di sintomi tipici
- Valutazione cardiologica precoce in caso di peggioramento della dispnea o riacutizzazioni
- Attenzione ai sintomi mascherati — la dispnea cronica può nascondere ischemia miocardica
- Approccio integrato cardio-pneumologico, soprattutto nei pazienti con comorbidità multiple
- Uso mirato dell’imaging funzionale e coronarico, per identificare lesioni centrali ad alto rischio
Un pattern ad alto rischio, ma riconoscibile
La coronaropatia nel paziente con COPD non è più estesa, ma è più pericolosa. Colpisce il tronco comune, meno i rami periferici. Questo “fenotipo coronarico COPD-correlato” può essere riconosciuto e gestito, se si mantiene alta l’attenzione clinica.
Come sottolineano gli autori: “These findings suggest a distinct, high-risk coronary phenotype in COPD and highlight the need for enhanced cardiovascular vigilance and integrated cardiopulmonary management in this population”.