L’invecchiamento della popolazione sta modificando in modo sostanziale l’epidemiologia e l’espressione clinica dell’insufficienza respiratoria acuta (IRA). Gli anziani rappresentano oggi il gruppo in cui le crisi respiratorie sono più frequenti e più complesse, poiché vulnerabilità fisiologica, multimorbidità, compromissione cognitiva e fragilità interagiscono generando quadri eterogenei che sfidano gli algoritmi tradizionali. La gestione dell’IRA geriatrica non può essere guidata esclusivamente dal dispositivo o dalla diagnosi: richiede una sintesi tra fisiopatologia, età biologica, comfort e proporzionalità delle cure. Un approccio fisiologicamente fondato e sensibile agli aspetti etici è essenziale per orientare le decisioni iniziali di supporto e di eventuale escalation terapeutica.
Evidenze chiave
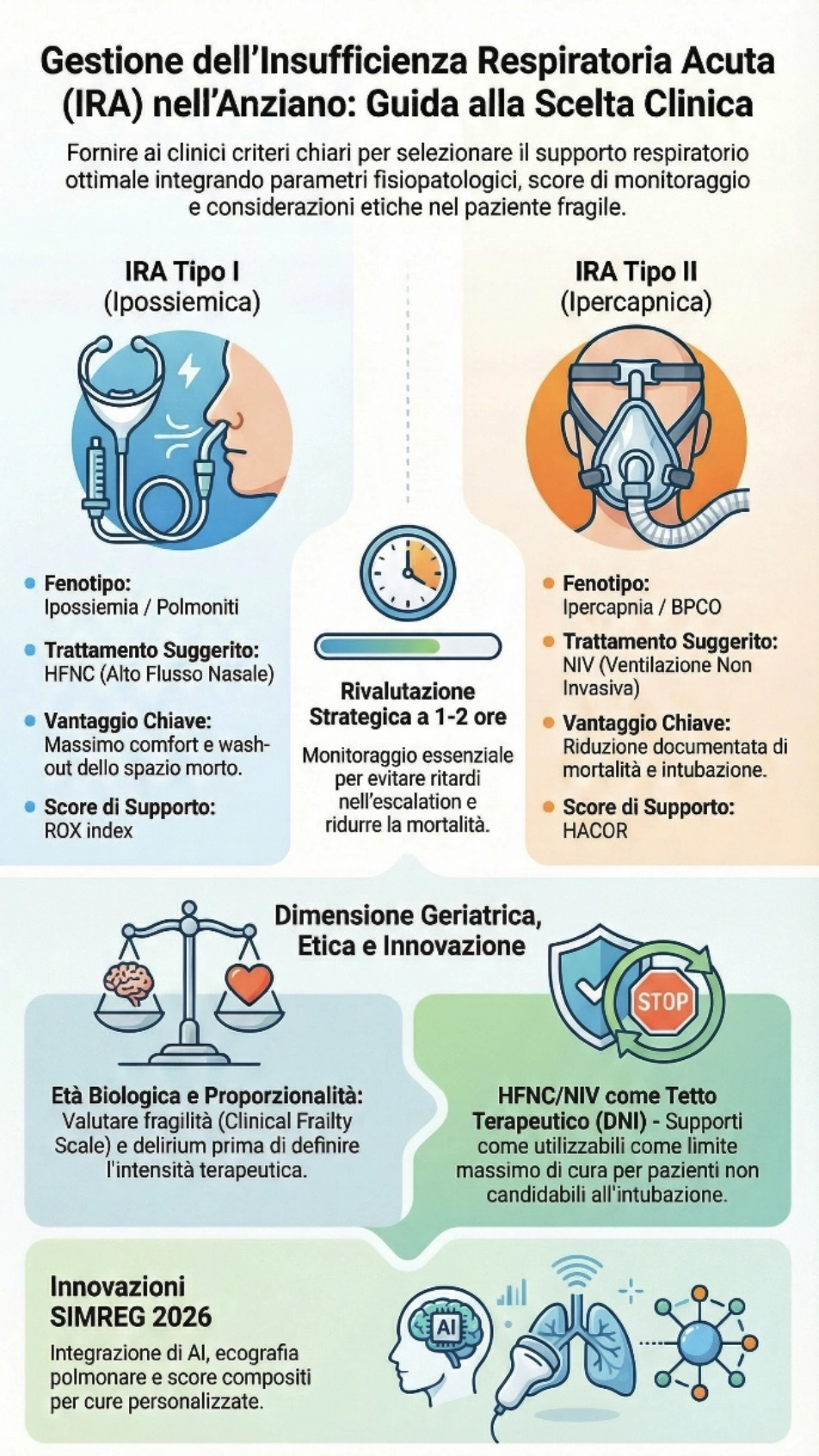
Negli anziani, l’IRA di tipo I ipossiemica è spesso dovuta a polmoniti o processi simili all’ARDS, caratterizzati da marcata alterazione del rapporto ventilazione/perfusione e shunt. L’alto flusso nasale (HFNC) è sempre più utilizzato come supporto di prima linea perché migliora l’ossigenazione, riduce il lavoro respiratorio grazie a un lieve effetto PEEP e al wash-out dello spazio morto, e garantisce un comfort superiore – elemento cruciale in ambito geriatrico. Supporti respiratori come CPAP e NIV trovano indicazione selettiva, ma solo in contesti con adeguata esperienza e monitoraggio, dato il rischio di ritardare l’intubazione.
L’IRA di tipo II ipercapnica, tipica delle riacutizzazioni di BPCO o delle patologie neuromuscolari, rimane il campo di elezione dell’utilizzo della ventilazione non invasiva, sostenuta da solide evidenze di riduzione della mortalità e dell’intubazione.
Fenotipi misti sono sempre più frequenti nei pazienti fragili e richiedono una rivalutazione dinamica, più che una categorizzazione rigida.
Monitoraggio precoce e strutturato
Un monitoraggio precoce e sistematico è cruciale. L’approccio del “trial di NRS” – rivalutazione dopo 1-2 ore di HFNC o NIV – aiuta da evitare i ben documentati rischi del ritardo di escalation. Strumenti come il ROX index per HFNC e lo score HACOR per NIV offrono vantaggi oggettivi alle decisioni, ma segni clinici come tachipnea persistente o aumento del lavoro respiratorio restano altrettanto determinanti. Poiché il ritardo nell’intubazione aumenta la mortalità, la tempestività della rivalutazione è essenziale.
Fragilità, delirium e tollerabilità del supporto
Fragilità e delirium sono determinanti nella scelta del supporto respiratorio. La fragilità, misurata con la Clinical Frailty Scale, predice la tolleranza ai dispositivi, il rischio di complicanze e la probabilità di recupero funzionale.
Il delirium – che colpisce fino al 60% degli anziani in CPAP/NIV – peggiora gli esiti e può precipitare il fallimento del trattamento.
Il comfort è un parametro clinico negli anziani: HFNC, consentendo di parlare, mangiare e dormire, risulta spesso l’opzione più tollerabile e umana nei pazienti con compromissione cognitiva o ansia. Quando si utilizza la NIV, la scelta dell’interfaccia è cruciale per ridurre lesioni da pressione, claustrofobia e problemi di gestione delle secrezioni, tutti fattori che possono aggravare il delirium.
L’età biologica, più che quella cronologica, deve guidare le aspettative e l’intensità terapeutica.
Dimensione etica e proporzionalità delle cure
La dimensione etica è inseparabile da quella clinica: la proporzionalità richiede di bilanciare il potenziale beneficio con i rischi dell’escalation invasiva, tra cui ventilazione prolungata, istituzionalizzazione e perdita di autonomia. HFNC o NIV possono rappresentare il tetto terapeutico nei pazienti senza indicazione all’intubazione (DNI), con intento curativo o palliativo a seconda dell’evoluzione clinica. Discussioni precoci e condivise sugli obiettivi di cura con pazienti, familiari e caregiver sono fondamentali per evitare escalation futili e garantire l’allineamento con i valori della persona.
Messaggio chiave
Nell’insufficienza respiratoria acuta dell’anziano, il supporto ottimale deve essere proporzionato, tollerabile e coerente con gli obiettivi di cura. Le nuove evidenze – incluse quelle presentate al congresso SIMREG 2026, che hanno sottolineato il ruolo crescente di monitoraggio assistito da AI, imaging funzionale non invasivo, ecografia polmonare e score predittivi compositi – stanno favorendo percorsi sempre più personalizzati nei pazienti anziani con multimorbidità.

Riferimenti essenziali
Rezoagli E et al. Critical Care (2025) 29:496. https://doi.org/10.1186/s13054-025-05730-y
RENOVATE Trial. JAMA (2025);333(10):875–890. doi:10.1001/jama.2024.26244
Perez J et al. Critical Care (2025) 29:147. https://doi.org/10.1186/s13054-025-05369-9
Frat J‑P et al. Intensive Care Med (2025) 51:1476–1489. https://doi.org/10.1007/s00134-025-08036-3